Krótka odpowiedź
Radioterapii nie zaczyna się od skierowania, lecz od decyzji konsylium onkologicznego. Radioterapia (napromienianie) to leczenie planowe, wymagające precyzyjnej diagnostyki, planowania radioterapii (TK planistyczna, ewentualnie MRI/PET fuzja, planowanie 3D) i często wielodyscyplinarnej koordynacji z chirurgią i chemioterapią. Cała ta ścieżka jest porządkowana przez kartę DiLO (Karta Diagnostyki i Leczenia Onkologicznego, „zielona karta”), nie pojedyncze e-skierowania.
Najważniejszy praktyczny wniosek: do onkologa-radioterapeuty w poradni NFZ skierowania nie potrzebujesz w ogóle (radioterapeuta jest specjalistą wolnego dostępu jako jeden z onkologów, art. 57 ust. 2 pkt 5 ustawy). Możesz zapisać się do poradni radioterapii z gotowym wynikiem histopatologii i propozycją leczenia z konsylium albo z innego ośrodka onkologicznego. Większość pacjentów trafia jednak do radioterapeuty „wewnątrzsystemowo” — kiedy konsylium ośrodka prowadzącego ich nowotwór zdecyduje, że radioterapia jest częścią planu leczenia.
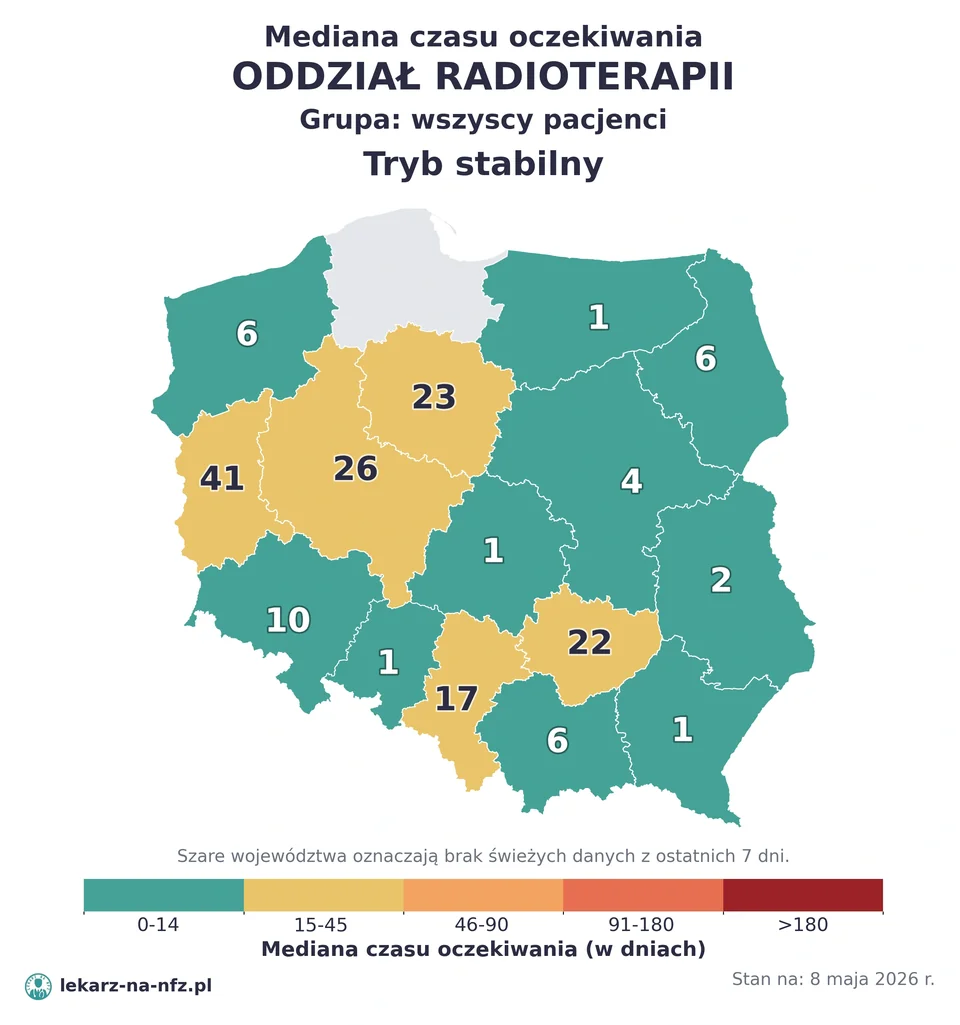
W aktualnych danych NFZ (stan na 5 maja 2026) program radioterapii (radioterapia stereotaktyczna, IMRT, VMAT) pokazywał, że połowa pacjentów po kwalifikacji zaczyna leczenie w około 1 dzień — to dotyczy pacjentów już wpisanych w plan leczenia. Realny czas od decyzji konsylium do pierwszej frakcji to typowo 1–4 tygodnie (niezbędne planowanie, fuzja obrazów, weryfikacja).
Kiedy skierowanie nie jest wymagane
W ścieżce radioterapii:
1. Bezpośrednio do radioterapeuty
Onkolog-radioterapeuta jest specjalistą wolnego dostępu — możesz zapisać się do poradni radioterapii bezpośrednio, bez skierowania.
2. Stan nagły wymagający pilnej radioterapii
Bez skierowania, na SOR lub do izby przyjęć, jedziesz przy wskazaniach do pilnej radioterapii:
- ucisk rdzenia kręgowego przez przerzuty kręgosłupa (silny ból + niedowład — interwencja w ciągu 24 godzin, radioterapia paliatywna albo dekompresja chirurgiczna),
- zespół żyły głównej górnej (obrzęk twarzy, szyi, duszność — najczęściej w zaawansowanym raku płuca),
- masywne krwawienie z guza (płuco, narządy moczowo-płciowe — radioterapia hemostatyczna),
- silne objawy guza mózgu (drgawki, zaburzenia świadomości, niedowład — pilne MRI + decyzja o radiochirurgii lub WBRT),
- objawy popromienne (ostre zapalenie skóry, śluzówek, biegunka radiacyjna, mucositis — wymagają intensywnej opieki).
3. Pacjenci ustawowo zwolnieni ze skierowania
Bez skierowania do AOS — m.in. osoby ze znacznym stopniem niepełnosprawności, kombatanci, chorzy na gruźlicę.
4. Wizyta prywatna
Prywatna konsultacja radioterapeuty (drugi opinia) nie wymaga skierowania.
Pacjenci z prawem do przyjęcia poza kolejnością
Z art. 47c korzystają m.in. kobiety w ciąży (radioterapia w ciąży jest praktycznie zawsze przeciwwskazana, ale konsultacja może być potrzebna do planowania leczenia po porodzie), ZHDK, Zasłużeni Dawcy Przeszczepu, osoby ze znacznym stopniem niepełnosprawności.
Kto wystawia skierowania w ramach radioterapii
W radioterapii kluczowa jest sekwencja decyzji:
- Rozpoznanie nowotworu (histopatologia, obrazowanie, badania molekularne) — w ośrodku onkologicznym.
- Konsylium wielodyscyplinarne ustala, czy radioterapia jest częścią planu (samodzielnie, jako leczenie skojarzone z chirurgią/chemią, paliatywnie).
- Onkolog-radioterapeuta prowadzi pacjenta przez planowanie i napromienianie.
Skierowania na konkretne badania (TK planistyczna, MRI fuzja, EKG, badania krwi) wystawia ośrodek prowadzący radioterapię — pacjent nie wraca do POZ.
Typy radioterapii — co konkretnie robi NFZ
Teleradioterapia (radioterapia z zewnętrznego źródła):
- 3D-CRT (konformalna radioterapia 3D) — standardowa, oparta na planowaniu na obrazach TK,
- IMRT (radioterapia z modulacją intensywności wiązki) — pozwala precyzyjnie dostosować dawkę do nieregularnego kształtu guza, oszczędzając tkanki zdrowe,
- VMAT (rotacyjna radioterapia z modulacją intensywności) — szybsza odmiana IMRT, podaje dawkę w trakcie ciągłego ruchu aparatu,
- IGRT (radioterapia sterowana obrazem) — codzienna weryfikacja pozycji guza (CBCT, czyli krótka tomografia do sprawdzenia ułożenia pacjenta przed każdą frakcją),
- SRS / SBRT (radiochirurgia stereotaktyczna / stereotaktyczna radioterapia ciała) — bardzo wysokie dawki w niewielu frakcjach (1–5), z dokładnością mm; CyberKnife, GammaKnife, akceleratory liniowe z systemami stereotaktycznymi,
- Radioterapia protonowa — w wybranych nowotworach (głównie pediatrycznych, podstawy czaszki, wybranych mózgowych); w Polsce jeden ośrodek z protonoterapią (Centrum Cyklotronowe Bronowice w Krakowie), refundowany dla wybranych wskazań.
Brachyterapia (radioterapia z bliska):
- brachyterapia HDR (high dose rate) — wysokie dawki w krótkich sesjach, np. w raku szyjki macicy, raku piersi, raku prostaty,
- brachyterapia LDR (low dose rate) — w raku prostaty (implanty stałe — ziarna I-125),
- brachyterapia śródoperacyjna — w wybranych nowotworach.
Wskazania do radioterapii:
- Radioterapia radykalna (z intencją wyleczenia) — często łączona z chirurgią/chemią; standard m.in. w raku głowy i szyi, prostaty, szyjki macicy, niektórych płuca, mózgu.
- Radioterapia adiuwantowa (uzupełniająca) — po operacji, m.in. w raku piersi po BCT, w raku endometrium, w wybranych płuca,
- Radioterapia neoadiuwantowa — przed operacją (rak odbytnicy, niektóre raki przełyku, czerniaka),
- Radioterapia paliatywna — w przerzutach kostnych, mózgowych, wisceralnych — łagodzi ból, krwawienia, ucisk; często w 1–10 frakcjach.
Schematy frakcjonowania:
- klasyczne — codziennie 1,8–2 Gy przez 5–7 tygodni (ok. 25–35 frakcji),
- hipofrakcjonowane — większe dawki w mniejszej liczbie frakcji (np. rak piersi: 15 frakcji × 2,67 Gy zamiast 25 × 2 Gy),
- stereotaktyczne — bardzo wysokie dawki w 1–5 frakcjach (SBRT płuca, prostaty, kości; SRS mózgu).
Wszystkie te procedury są bezpłatne na NFZ, w ramach pakietu onkologicznego.
Karta DiLO i radioterapia — jak to się łączy
Pakiet onkologiczny obejmuje również radioterapię. Dla pacjenta to oznacza:
- nie wraca do POZ po nowe skierowanie do radioterapeuty,
- wszystkie badania potrzebne do planowania (TK planistyczna, MRI, PET) są w pakiecie,
- planowanie 3D, IMRT, VMAT, IGRT, SBRT, brachyterapia są refundowane w wybranych ośrodkach,
- decyzja o typie radioterapii i frakcjonowaniu zapada w ośrodku prowadzącym leczenie po analizie obrazów.
W praktyce ścieżka pacjenta: konsylium ośrodka onkologicznego → poradnia radioterapii → konsultacja kwalifikacyjna + planowanie → TK planistyczna → fuzja z MRI/PET → wykonanie planu → weryfikacja → 1. frakcja → seria napromienień.
Pułapka systemowa: ośrodki radioterapii w Polsce
Radioterapia jest wąskim gardłem w polskiej onkologii. Sieć akceleratorów (urządzeń do napromieniania) jest ograniczona — kilkadziesiąt ośrodków w skali kraju, nierównomiernie rozłożonych. W województwach mniejszych (Lubuskie, Podkarpackie, Świętokrzyskie) pacjenci często muszą dojeżdżać do większego ośrodka. Dla pacjenta to znaczy:
- codzienne dojazdy przez 5–7 tygodni mogą być wymagające — w takich przypadkach NFZ refunduje transport sanitarny lub zakwaterowanie pacjenta w hotelu przyklinicznym,
- brachyterapia HDR wymaga kilku sesji, ale każda jest krótsza (kilka godzin),
- SBRT (stereotaksja ciała) wymaga tylko 1–5 sesji — to często wybór, gdy logistyka klasycznej radioterapii jest trudna.
W radioterapii pediatrycznej i protonoterapii sieć jest jeszcze bardziej ograniczona — ośrodki referencyjne to Bronowice (proton), Warszawa, Kraków, Wrocław, Poznań, Gliwice.
Pułapka systemowa: poradnia, ośrodek, wybór trybu
| Etap | Gdzie | Komentarz |
|---|---|---|
| Rozpoznanie + konsylium | ośrodek onkologiczny | decyzja o radioterapii w planie leczenia |
| Konsultacja kwalifikacyjna | poradnia radioterapii | onkolog-radioterapeuta dobiera technikę i dawkę |
| Planowanie radioterapii | TK planistyczna + ewentualnie MRI/PET | 1–2 tygodnie |
| Wykonanie napromieniania | akcelerator liniowy / CyberKnife / brachyterapia | 1–35 frakcji w zależności od techniki |
| Kontrole po radioterapii | onkolog-radioterapeuta + onkolog kliniczny | ocena toksyczności i odpowiedzi |
Prywatne skierowanie do hospitalizacji z zakresu radioterapii jest honorowane przez szpital NFZ (art. 58 ustawy). W praktyce ścieżkę i tak koordynuje DiLO i konsylium.
E-skierowanie, dokumentacja i rejestracja
W rejestracji ośrodka radioterapii potrzebujesz:
- numer PESEL,
- karta DiLO (numer),
- wynik histopatologii + badania molekularne (zależnie od typu nowotworu),
- TK / MRI / PET sprzed kwalifikacji do radioterapii (płyta CD lub PACS),
- zapis decyzji konsylium,
- karta wypisowa po operacji (jeśli była),
- TK planistyczna (jeśli wykonana w innym ośrodku),
- karty wypisowe.
Karta DiLO jest ważna do zamknięcia karty przez ośrodek prowadzący leczenie. Mit „skierowanie ważne 30 dni” nie dotyczy ani DiLO, ani wizyt onkologicznych ani radioterapii.
Najczęstsze rodzaje napromieniania — gdzie i jakie
Rak piersi: radioterapia po BCT (lumpektomii) — standard, 15–25 frakcji; technika IMRT/VMAT, część ośrodków oferuje akcelerowaną radioterapię częściową piersi (APBI).
Rak prostaty: 3 opcje — radioterapia z zewnątrz (IMRT 78–80 Gy, 35–39 frakcji albo SBRT 5 frakcji), brachyterapia LDR (implanty stałe I-125), brachyterapia HDR.
Rak głowy i szyi: IMRT/VMAT, dawka 70 Gy, często chemioradioterapia jednoczasowa z cisplatyną; przy zaawansowaniu — radioterapia z zaawansowanymi technikami konturowania ze wsparciem MRI.
Rak płuca: chemioradioterapia w stadium III nieoperacyjnym z immunoterapią konsolidującą (durwalumab); SBRT we wczesnych guzach u pacjentów nieoperacyjnych.
Rak szyjki macicy: chemioradioterapia (cisplatyna + radioterapia z zewnątrz) + brachyterapia HDR — standard w stadium IB2-IVA.
Rak odbytnicy: krótkotrwała radioterapia neoadiuwantowa (5×5 Gy) lub chemioradioterapia długotrwała (45–50 Gy + 5-FU/kapecytabina) przed operacją.
Przerzuty kostne: radioterapia paliatywna 8 Gy w 1 frakcji albo 30 Gy w 10 frakcjach.
Przerzuty mózgowe: SRS (radiochirurgia stereotaktyczna) dla 1–4 zmian, WBRT (napromienianie całego mózgu) dla wielu zmian.
Kolejki w radioterapii — co naprawdę liczą dane NFZ
W aktualnych danych NFZ (5 maja 2026) program radioterapii (programy: radioterapia stereotaktyczna, IMRT, VMAT) pokazywał, że połowa pacjentów zaczyna leczenie około 1 dnia po kwalifikacji — to czas między decyzją konsylium a pierwszą frakcją, dla pacjentów po pełnej diagnostyce.
Dla pacjenta liczą się raczej:
- konsultacja u radioterapeuty — bez skierowania (wolny dostęp), w pakiecie DiLO szybko,
- planowanie radioterapii (TK planistyczna + dozymetria + zatwierdzenie planu) — typowo 1–2 tygodnie,
- start napromieniania — zwykle 2–4 tygodnie od konsultacji kwalifikacyjnej,
- codzienne frakcje — przez 5–7 tygodni (klasyczne) albo 1–5 frakcji (SBRT).
Aktualne placówki: radioterapeuta na NFZ.
Wersja dziecięca
Radioterapia u dzieci wymaga szczególnej ostrożności — rozwijający się organizm jest bardziej wrażliwy na promieniowanie (ryzyko zaburzeń wzrostu, hormonalnych, poznawczych, wtórnych nowotworów). Stosowane głównie w:
- guzach mózgu (medulloblastoma, ependymoma, glejaki),
- mięsakach tkanek miękkich,
- niektórych białaczkach (radioterapia OUN profilaktyczna),
- chłoniakach,
- guzie Wilmsa stadium III–IV,
- neuroblastoma.
Kluczową rolę gra protonoterapia (Bronowice w Krakowie) — pozwala lepiej oszczędzać tkanki zdrowe niż konwencjonalna radioterapia fotonowa, co ma duże znaczenie u dzieci. Refundowana w wybranych wskazaniach pediatrycznych.
NFZ czy prywatnie: kiedy co ma sens
W radioterapii NFZ jest praktycznie jedyną realną opcją:
- klasyczna radioterapia (3D-CRT, IMRT, VMAT) prywatnie kosztuje 25–60 tys. zł za serię,
- SBRT — 30–80 tys. zł,
- protonoterapia — kilkaset tys. zł (refundowana w wybranych wskazaniach na NFZ),
- brachyterapia — 15–40 tys. zł.
Prywatnie sens ma:
- konsultacja drugiej opinii u radioterapeuty (300–600 zł) — szczególnie przy decyzji o technice (IMRT vs SBRT, hipofrakcjonowanie vs klasyczne, brachyterapia LDR vs HDR),
- konsultacja kwalifikacyjna do protonoterapii.
FAQ
Czy do radioterapeuty na NFZ trzeba skierowanie?
Nie. Radioterapeuta jako jeden z onkologów jest specjalistą wolnego dostępu (art. 57 ust. 2 pkt 5). Możesz zapisać się do poradni radioterapii bezpośrednio z gotową dokumentacją.
Kto kwalifikuje do radioterapii?
Konsylium wielodyscyplinarne w ośrodku onkologicznym ustala, czy radioterapia jest częścią planu leczenia. Konsultacja u onkologa-radioterapeuty doprecyzowuje technikę, dawkę, frakcjonowanie. Pacjent nie zapisuje się sam „na radioterapię” — wymaga rozpoznania, oceny stadium, decyzji konsylium.
Jakie są typy radioterapii dostępne na NFZ?
Wszystkie nowoczesne techniki: 3D-CRT, IMRT, VMAT, IGRT, SBRT (radioterapia stereotaktyczna ciała), SRS (radiochirurgia mózgu — CyberKnife, GammaKnife), brachyterapia HDR i LDR. Protonoterapia w wybranych wskazaniach (dzieci, podstawy czaszki) — w Centrum Cyklotronowym Bronowice w Krakowie.
Ile trwa radioterapia?
Klasyczne schematy frakcjonowane — 5–7 tygodni codziennego napromieniania (25–35 frakcji). Hipofrakcjonowane — 3–5 tygodni. SBRT — 1–5 frakcji w 1–2 tygodnie. Brachyterapia HDR — kilka sesji w odstępach kilku dni.
Czy karta DiLO obejmuje radioterapię?
Tak. Pakiet onkologiczny obejmuje całą ścieżkę leczenia, w tym radioterapię. Pacjent nie wraca do POZ po nowe skierowanie, gdy konsylium kwalifikuje go do radioterapii.
Czy mogę leczyć się w innym województwie?
Tak. W onkologii nie obowiązuje rejonizacja. W radioterapii ma to praktyczne znaczenie — wybór ośrodka z konkretną technologią (CyberKnife, GammaKnife, protonoterapia, MRI-LINAC) może być uzasadniony klinicznie. NFZ refunduje transport sanitarny lub zakwaterowanie dla pacjentów dojeżdżających.
Co to jest IMRT i czym różni się od standardowej radioterapii?
IMRT (radioterapia z modulacją intensywności wiązki) to nowoczesna technika napromieniania, która pozwala precyzyjnie dostosować dawkę do nieregularnego kształtu guza, oszczędzając tkanki zdrowe wokół niego. VMAT to rotacyjna odmiana IMRT — podaje dawkę w trakcie ciągłego obrotu aparatu, jest szybsza. Standard w wielu nowotworach (głowy i szyi, prostaty, piersi, mózgu).
Czy SBRT jest dostępna w NFZ?
Tak. SBRT (stereotaktyczna radioterapia ciała) — bardzo wysokie dawki w 1–5 frakcjach z dokładnością milimetrową — jest refundowana w wybranych ośrodkach dla wskazań takich jak wczesny niedrobnokomórkowy rak płuca u pacjentów nieoperacyjnych, rak prostaty (5 frakcji), oligometastazy (kilka pojedynczych przerzutów), rak wątroby.
Czy radioterapia jest bezpieczna w ciąży?
W większości wskazań — nie, ze względu na ryzyko teratogenne dla płodu. Wyjątki to nowotwory zlokalizowane daleko od miednicy (głowa i szyja, mózg) z odpowiednim ekranowaniem brzucha, ale każdą decyzję podejmuje interdyscyplinarne konsylium z położnikiem. Pacjentka w ciąży ma prawo do priorytetu (art. 47c).
Co to jest protonoterapia?
To radioterapia z wykorzystaniem wiązki protonów zamiast fotonów. Główna zaleta: protony deponują dawkę w precyzyjnym miejscu (pik Bragga) — pozwala lepiej oszczędzać tkanki zdrowe za guzem. Szczególnie ważne u dzieci i w okolicach krytycznych (podstawa czaszki, oko, rdzeń kręgowy). W Polsce jest jeden ośrodek protonoterapii — Centrum Cyklotronowe Bronowice w Krakowie. Refundowane w wybranych wskazaniach.
Metryka weryfikacyjna i źródła
Data weryfikacji merytorycznej: 5 maja 2026.
Dane o kolejkach NFZ: na podstawie danych dla radioterapii (w tym stereotaktycznej, IMRT, VMAT i brachyterapii) oraz poradni radioterapii, stan na 5 maja 2026.
Podstawa prawna: Ustawa o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych, art. 47c, 57 ust. 2 pkt 5, 58, 60. Świadczenia gwarantowane z zakresu leczenia szpitalnego — radioterapia.
Źródła:
- onkologia.pacjent.gov.pl — Dostałem/-am kartę DiLO i co dalej?
- Pacjent.gov.pl — pakiet onkologiczny
- Polskie Towarzystwo Radioterapii Onkologicznej (PTRO)
- Polskie Towarzystwo Onkologii Klinicznej — wytyczne
- Centrum Cyklotronowe Bronowice — protonoterapia
- Krajowy Rejestr Nowotworów
- Medycyna Praktyczna — radioterapia onkologiczna
- Rzecznik Praw Pacjenta — świadczenia poza kolejnością
- Informator NFZ o terminach leczenia
- Ustawa o świadczeniach opieki zdrowotnej (ISAP)
- Radioterapeuta na NFZ — lekarz-na-nfz.pl