Krótka odpowiedź
Najważniejszy dokument przy raku płuca to karta DiLO, a nie skierowanie. Do onkologa w poradni NFZ skierowania nie potrzebujesz w ogóle (wolny dostęp z art. 57 ust. 2 pkt 5 ustawy). Do pulmonologa skierowanie jest wymagane (od POZ albo internisty), ale nie czeka się aż do wizyty u pulmonologa, jeśli pojawia się uzasadnione podejrzenie raka płuca — wtedy POZ powinien od razu wystawić kartę DiLO, która zastępuje kolejne skierowania w pakiecie onkologicznym i daje gwarantowane terminy.
Najważniejszy praktyczny wniosek: rak płuca to wyścig z czasem. To w Polsce nadal najczęstsza przyczyna zgonów onkologicznych — głównie dlatego, że wykrywany jest późno. W stadium I 5-letnie przeżycie sięga 60–80%, w stadium IV — kilka procent. Krwioplucie, przewlekły kaszel >3 tygodnie u palacza, niewytłumaczalny spadek masy ciała, nawracające zapalenie tego samego płata — to „czerwone flagi”, przy których POZ powinien wystawić DiLO i skierować na pilną TK klatki piersiowej, nie zlecać kolejnego antybiotyku.
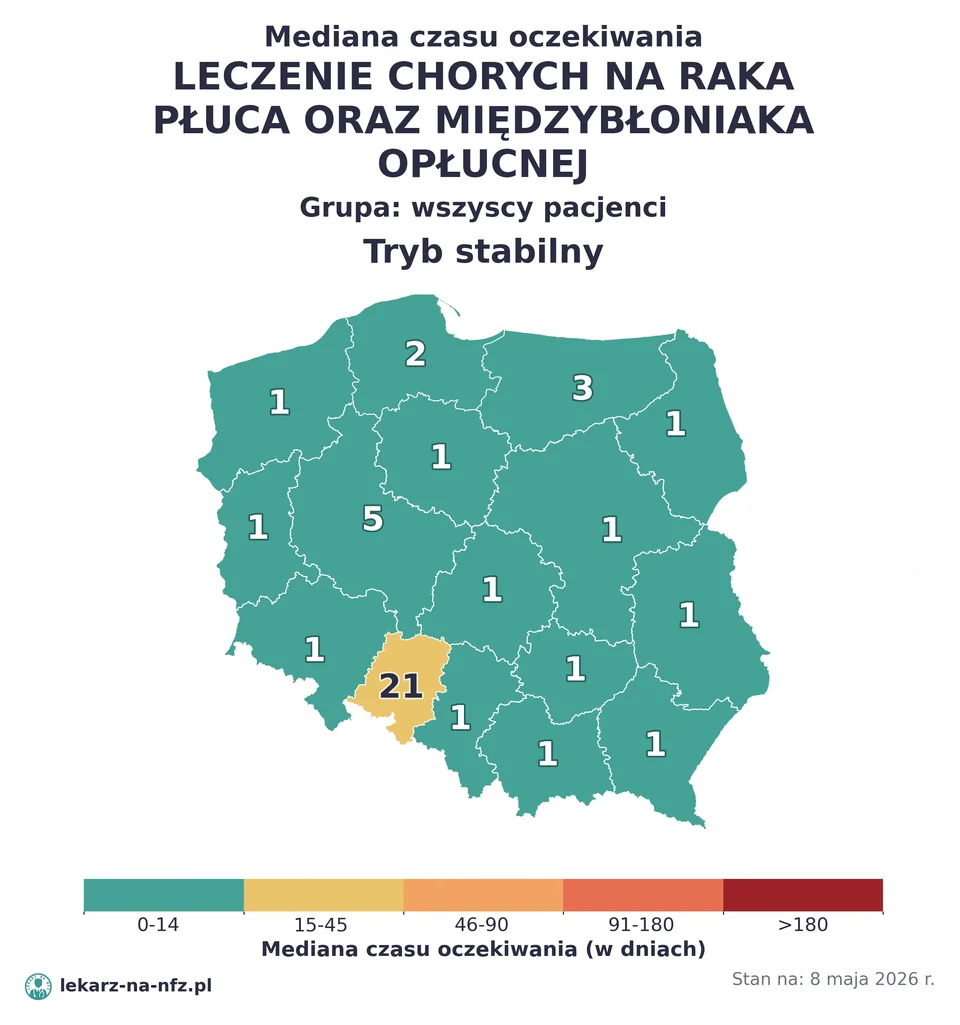
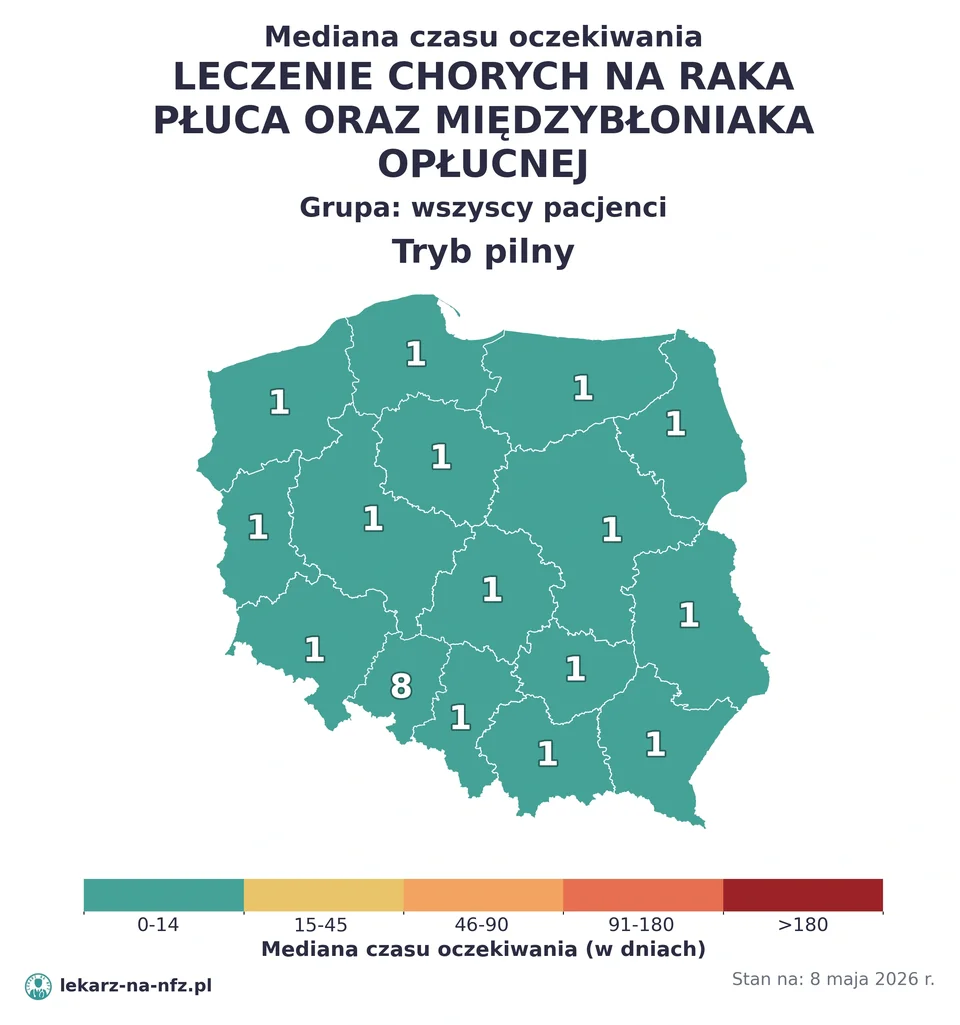
W aktualnych danych NFZ (stan na 5 maja 2026) program leczenia raka płuca pokazywał, że połowa pacjentów po kwalifikacji zaczyna leczenie w około 1 dzień — to dotyczy pacjentów już wpisanych do programu lekowego po pełnej diagnostyce. Realny czas od podejrzenia do pierwszego leczenia w trybie DiLO to typowo 4–8 tygodni.
Kiedy skierowanie nie jest wymagane
W ścieżce raka płuca są cztery sytuacje bez skierowania:
1. Bezpośrednio do onkologa
Onkolog jest specjalistą wolnego dostępu — możesz iść tam z gotowym wynikiem TK klatki piersiowej i opisem zmiany podejrzanej o nowotwór, bez skierowania.
2. Stan nagły
Bez skierowania, na SOR lub do izby przyjęć, jedziesz przy:
- masywnym krwiopluciu (krwioplucie >100 ml/dobę albo z dusznością — stan zagrożenia życia, wymaga pilnej bronchoskopii i ewentualnej embolizacji),
- zespole żyły głównej górnej (obrzęk twarzy, szyi, ramion + duszność — typowe powikłanie raka płuca prawego górnego płata; wymaga pilnej radioterapii),
- ucisku rdzenia kręgowego przez przerzut do kręgosłupa (silny ból + niedowład — pilna interwencja w ciągu 24 godzin, radioterapia lub chirurgia),
- gorączce neutropenicznej po chemioterapii (>38,3°C — sepsa neutropeniczna),
- objawach przerzutów do mózgu (silny ból głowy, drgawki, niedowład, zaburzenia świadomości),
- wysięku w jamie opłucnowej z dusznością (wymaga drenażu / pleurodezy),
- objawach hiperkalcemii (osłabienie, splątanie, zaburzenia świadomości — częsty zespół paraneoplastyczny w raku płuca),
- objawach immune-related po immunoterapii (zapalenie płuc, zapalenie jelit, zapalenie wątroby, zapalenie tarczycy, zapalenie przysadki).
3. Pacjenci ustawowo zwolnieni ze skierowania
Bez skierowania do dowolnej poradni AOS mogą iść m.in. chorzy na gruźlicę (istotne: gruźlica i rak płuca dają podobne objawy radiologiczne i kliniczne, a różnicowanie wymaga specjalistycznych badań), osoby zakażone HIV, osoby ze znacznym stopniem niepełnosprawności, kombatanci.
4. Wizyta prywatna
Prywatna konsultacja pulmonologa lub onkologa nie wymaga skierowania. To częsta ścieżka „drugiej opinii” lub szybkiej oceny zmiany w TK.
Pacjenci z prawem do przyjęcia poza kolejnością
Z art. 47c korzystają m.in. kobiety w ciąży (rak płuca w ciąży jest rzadki, ale występuje), Zasłużeni Honorowi Dawcy Krwi i Zasłużeni Dawcy Przeszczepu, osoby ze znacznym stopniem niepełnosprawności, kombatanci, weterani poszkodowani ≥30%.
W raku płuca ważniejsze jest jednak DiLO — daje silniejsze gwarancje terminowe niż samo „poza kolejnością”.
Kto może wystawić kartę DiLO przy podejrzeniu raka płuca
Kartę DiLO wystawia:
- lekarz POZ — przy klinicznym podejrzeniu (długi kaszel, krwioplucie, chudnięcie u palacza) lub po wyniku RTG/TK z opisem zmiany podejrzanej,
- pulmonolog — w trakcie diagnostyki różnicowej zmian w płucach,
- radiolog — po opisie TK klatki piersiowej z guzem podejrzanym o pierwotny rak płuca,
- onkolog kliniczny lub torakochirurg — przy nawrocie lub po pierwszej operacji,
- lekarz oddziału — gdy podejrzenie pojawia się podczas hospitalizacji (np. po pneumonii niereagującej na antybiotyki).
„Czerwone flagi” raka płuca
Sygnały wymagające pilnej diagnostyki (źródło: Polskie Towarzystwo Onkologii Klinicznej, Medycyna Praktyczna — rak płuca):
- krwioplucie — choćby pojedyncze, u osoby >40 r.ż. lub palącej — to zawsze wskazanie do pilnej diagnostyki (TK klatki piersiowej + bronchoskopia),
- przewlekły kaszel trwający >3 tygodnie, zmiana charakteru kaszlu u palacza,
- niewytłumaczalny spadek masy ciała (>5% w 6 miesięcy),
- przewlekła chrypka (>3 tygodnie) — może oznaczać porażenie nerwu krtaniowego wstecznego przez guz w śródpiersiu,
- nawracające zapalenie tego samego płata — może maskować guz blokujący oskrzele,
- zmiana w RTG klatki piersiowej — guz, niedodma, wysięk, powiększone węzły wnęki,
- objawy zespołów paraneoplastycznych: hiperkalcemia (osłabienie, splątanie), zespół Cushinga, zespół niewłaściwego wydzielania ADH (hiponatremia), zespoły neurologiczne,
- palce pałeczkowate + bóle stawów (osteoartropatia przerostowa płucna),
- bóle barku, ramienia, neuralgia + zwężenie źrenicy + opadnięcie powieki (zespół Pancoasta-Hornera — guz szczytu płuca uciskający splot ramienny i pień współczulny).
Karta DiLO w raku płuca — ścieżka krok po kroku
- Podejrzenie. POZ albo specjalista wystawia kartę DiLO. Pacjent wybiera ośrodek torakochirurgiczno-onkologiczny.
- Diagnostyka wstępna (do 28 dni): TK klatki piersiowej z kontrastem (najlepiej całe ciało: szyja-klatka-brzuch z miednicą), bronchoskopia z biopsją (lub biopsja przezklatkowa pod kontrolą TK przy zmianach obwodowych), badanie histopatologiczne. Histopatologia rozróżnia: niedrobnokomórkowego raka płuca (NDRP) — najczęstszy, dzieli się na płaskonabłonkowy, gruczołowy, wielkokomórkowy — od drobnokomórkowego raka płuca (DRP) — szybciej rosnący, leczony głównie chemio- i radioterapią.
- Diagnostyka pogłębiona (kolejne do 21 dni): ocena stadium TNM — PET-TK (kluczowy w NDRP do oceny węzłów N i przerzutów odległych M), MRI mózgu (rak płuca daje przerzuty do CNS w 10–20% przypadków już w momencie rozpoznania), badania funkcji oddechowej (spirometria, DLCO) i sercowej (EKG, echo) przed kwalifikacją do operacji. Badania molekularne w NDRP gruczołowym to dziś standard — EGFR, ALK, ROS1, BRAF, KRAS G12C, RET, MET, NTRK, HER2 (każdy z tych wyników może otwierać dedykowaną terapię celowaną); PD-L1 (ekspresja decyduje o wyborze immunoterapii).
- Konsylium wielodyscyplinarne: torakochirurg + pulmonolog + onkolog kliniczny + radioterapeuta + radiolog + patomorfolog ustalają plan leczenia.
- Leczenie — start do 14 dni od konsylium.
Etapy leczenia — co konkretnie robi NFZ
Chirurgia (w NDRP, stadium I–II, wybranie III):
- lobektomia — wycięcie płata płuca (standard),
- bilobektomia, pneumonektomia — przy bardziej zaawansowanym zajęciu,
- segmentektomia, resekcja klinowa — w wybranych małych guzach,
- VATS / RATS — chirurgia minimalnie inwazyjna (wideotorakoskopowa, robotowa) — coraz częstszy standard.
Radioterapia:
- SBRT (stereotaktyczna radioterapia ciała) we wczesnych guzach u pacjentów nieoperacyjnych,
- chemioradioterapia jednoczasowa w stadium III nieoperacyjnym (standard, z immunoterapią konsolidującą durwalumabem),
- radioterapia paliatywna na przerzuty (mózg, kości, ucisk rdzenia, zespół żyły głównej górnej),
- PCI (profilaktyczne napromienianie mózgu) w DRP po dobrej odpowiedzi na chemioterapię.
Leczenie systemowe (programy lekowe NFZ):
- Chemioterapia — schematy z cisplatyną/karboplatyną + pemetreksed (gruczołowy), karboplatyna + paklitaksel, etopozyd + cisplatyna (DRP),
- Immunoterapia anty-PD-1/PD-L1: pembrolizumab, atezolizumab, niwolumab, durwalumab, cemiplimab — w monoterapii lub w skojarzeniu z chemią; standard w NDRP zaawansowanym,
- Terapia celowana EGFR: ozymertynib (1. linia w mutacjach EGFR), erlotynib, gefitinib, afatynib,
- Terapia celowana ALK: alektynib, lorlatynib, brygatynib, kryzotynib,
- Terapia celowana ROS1: kryzotynib, entrektynib,
- Terapia celowana BRAF V600: dabrafenib + trametinib,
- Terapia celowana KRAS G12C: sotorasib (nowy w refundacji),
- Inhibitory MET, RET, NTRK — w wybranych mutacjach.
Wszystkie te procedury są bezpłatne na NFZ, w ramach pakietu onkologicznego i programów lekowych.
Pułapka systemowa: pulmonolog, onkolog, torakochirurg, radioterapeuta
W raku płuca pacjent spotyka wielu specjalistów. Ścieżka różni się od raka piersi (gdzie jest ginekolog) — tutaj rolę „pierwszej linii” pełni pulmonolog albo radiolog.
| Etap | Gdzie | Komentarz |
|---|---|---|
| Objawy | POZ → karta DiLO → TK klatki piersiowej | nie zlecajcie kolejnych antybiotyków, gdy są „czerwone flagi” |
| Bronchoskopia / biopsja | pulmonolog interwencyjny / torakochirurg | wynik histopatologii decyduje o wszystkim |
| Konsylium | ośrodek onkologiczno-torakochirurgiczny | NDRP vs DRP; stadium TNM; mutacje |
| Operacja | torakochirurg | NDRP I–II, wybrane III |
| Chemia / immunoterapia / terapia celowana | onkolog kliniczny | pakiet onkologiczny + program lekowy |
| Radioterapia | radioterapeuta | wybrane stadium III, paliatywnie |
Prywatne skierowanie do hospitalizacji onkologicznej jest honorowane przez szpital NFZ (art. 58 ustawy). Sama ścieżka i tak idzie przez DiLO.
E-skierowanie, dokumentacja i rejestracja
W rejestracji ośrodka prowadzącego leczenie raka płuca potrzebujesz:
- numer PESEL,
- karta DiLO (numer),
- wynik histopatologii z biopsji (typ raka — NDRP/DRP, podtyp, stopień złośliwości),
- wyniki badań molekularnych (EGFR, ALK, ROS1, BRAF, KRAS, PD-L1) — kluczowe dla wyboru terapii w NDRP gruczołowym,
- TK klatki piersiowej + jamy brzusznej + miednicy (płyta CD lub PACS),
- PET-TK i MRI mózgu (jeśli wykonane),
- spirometria i DLCO (przed operacją),
- echo serca (przy planowanej operacji lub leczeniu kardiotoksycznym),
- karty wypisowe z poprzednich hospitalizacji.
Karta DiLO jest ważna do zamknięcia karty przez ośrodek prowadzący leczenie. Mit „skierowanie ważne 30 dni” nie dotyczy ani DiLO, ani wizyt onkologicznych.
Profilaktyka — czy NFZ ma program przesiewowy raka płuca
Tak — od 2022 r. NFZ realizuje Program Profilaktyki Raka Płuca dla osób w wieku 55–74 lat z udokumentowanym wieloletnim paleniem (>20 paczkolat). Obejmuje niskodawkową TK klatki piersiowej (LDCT) — najczulsze badanie przesiewowe w raku płuca, bezpłatne i bez skierowania. Wykrycie zmiany podejrzanej skutkuje skierowaniem do dalszej diagnostyki w pakiecie onkologicznym.
Program to dziś najważniejsza droga do wczesnego rozpoznania raka płuca w Polsce. Niestety w 2025–2026 r. zgłaszalność jest nadal niska — większość pacjentów trafia do systemu dopiero z objawami.
Kolejki w raku płuca — co naprawdę liczą dane NFZ
W aktualnych danych NFZ (5 maja 2026) program leczenia raka płuca pokazywał, że połowa pacjentów po kwalifikacji zaczyna leczenie około 1 dnia — to dotyczy pacjentów już zakwalifikowanych do programu lekowego. Najkrótsze terminy w Kujawsko-pomorskiem, Podkarpackiem, Świętokrzyskiem.
Dla pacjenta liczą się raczej terminy wcześniejszych etapów:
- TK klatki piersiowej — w ścieżce DiLO max 28 dni; bez DiLO ogólna kolejka NFZ to 1–3 miesiące, prywatnie 250–600 zł od ręki,
- bronchoskopia z biopsją — w ośrodku torakochirurgicznym 1–3 tygodnie, w pakiecie DiLO szybciej,
- histopatologia + badania molekularne — wynik w 2–4 tygodnie,
- konsylium + plan leczenia — w pakiecie DiLO maksimum 21 dni od początku diagnostyki pogłębionej,
- operacja, chemia, radioterapia — start do 14 dni od konsylium.
Cała ścieżka od podejrzenia do pierwszego leczenia: typowo 4–8 tygodni w pakiecie DiLO.
Aktualne placówki: leczenie raka płuc na NFZ.
Wersja dziecięca
Rak płuca w postaci „klasycznej” (NDRP, DRP) u dzieci praktycznie nie występuje — to nowotwór typowo związany z paleniem i wieloletnią ekspozycją. U dzieci pojawiają się natomiast inne nowotwory klatki piersiowej i płuc: pleuropulmonary blastoma (PPB) — rzadki nowotwór wieku dziecięcego, carcinoid bronchialny, przerzuty do płuc z innych nowotworów (kość, nerka, mięsaki). Diagnostyka i leczenie odbywają się w ośrodkach onkologii i hematologii dziecięcej, do których dziecko jest kierowane przez pediatrę POZ albo lekarza oddziału.
NFZ czy prywatnie: kiedy co ma sens
W raku płuca NFZ jest praktycznie jedyną realną opcją dla samego leczenia:
- programy lekowe (immunoterapia, terapia celowana EGFR/ALK/ROS1/BRAF/KRAS) komercyjnie kosztują 20–60 tys. zł miesięcznie,
- chemioterapia + immunoterapia w schematach skojarzonych — kilkadziesiąt tys. zł za cykl,
- operacja torakochirurgiczna prywatnie — 30–80 tys. zł,
- radioterapia — kilkanaście tys. zł za serię.
Prywatnie sens ma:
- TK klatki piersiowej (250–600 zł) — szybciej niż NFZ poza DiLO; przydatne, gdy POZ ociąga się z DiLO mimo objawów,
- konsultacja pulmonologa lub onkologa (250–500 zł) — druga opinia, wybór ośrodka,
- bronchoskopia z biopsją w wybranych centrach (1500–3000 zł) — możliwa szybka diagnostyka.
Programy profilaktyki raka płuca i pełna ścieżka leczenia są dostępne wyłącznie na NFZ.
FAQ
Czy do leczenia raka płuca w NFZ trzeba skierowanie?
Do onkologa nie (wolny dostęp). Do pulmonologa skierowanie jest wymagane. Najważniejszym dokumentem jest karta DiLO, którą wystawia POZ, pulmonolog, radiolog albo torakochirurg przy uzasadnionym podejrzeniu raka.
Co to są „czerwone flagi” raka płuca?
Krwioplucie, przewlekły kaszel >3 tygodnie u palacza, niewytłumaczalny spadek masy ciała, przewlekła chrypka, nawracające zapalenie tego samego płata, zmiana w RTG klatki piersiowej. Każda z tych sytuacji wymaga pilnej TK klatki piersiowej i karty DiLO — nie kolejnego antybiotyku.
Czy istnieje przesiew raka płuca w NFZ?
Tak. Od 2022 r. działa Program Profilaktyki Raka Płuca dla osób 55–74 lat z udokumentowanym wieloletnim paleniem (>20 paczkolat). Obejmuje niskodawkową TK klatki piersiowej (LDCT) bez skierowania. To najważniejsza droga do wczesnego wykrycia.
Czy badania molekularne (EGFR, ALK, PD-L1) są refundowane?
Tak. Badania molekularne w niedrobnokomórkowym raku płuca gruczołowym są standardem w pakiecie onkologicznym. Bez tych wyników nie można zakwalifikować pacjenta do nowoczesnej terapii celowanej ani immunoterapii.
Ile czeka się na leczenie raka płuca w NFZ?
Z DiLO ścieżka jest gwarantowana — leczenie do 14 dni od konsylium. W praktyce od podejrzenia do operacji lub pierwszego cyklu chemii to typowo 4–8 tygodni. Sam program lekowy w danych NFZ (5 maja 2026) pokazywał, że połowa pacjentów po kwalifikacji zaczyna leczenie w około 1 dzień.
Czy karta DiLO ma 30 dni ważności?
Nie. Karta DiLO jest ważna do zamknięcia karty przez ośrodek prowadzący leczenie. Mit o 30 dniach dotyczy skierowania na rehabilitację — nie DiLO i nie wizyt onkologicznych.
Czym różni się NDRP od DRP?
NDRP (niedrobnokomórkowy rak płuca) to ok. 85% przypadków — dzieli się na podtypy: gruczołowy, płaskonabłonkowy, wielkokomórkowy. Leczenie zależy od stadium: operacja w I–II, chemioradioterapia z immunoterapią w III, leczenie systemowe (immunoterapia, terapia celowana) w IV. DRP (drobnokomórkowy rak płuca) to ok. 15% — szybciej rosnący, prawie zawsze rozsiany w momencie rozpoznania. Leczony chemioterapią + immunoterapią + radioterapią. Operuje się go bardzo rzadko (tylko bardzo wczesne stadia).
Czy operacja w raku płuca jest możliwa?
Tak — w stadium I i II niedrobnokomórkowego raka płuca operacja (lobektomia z limfadenektomią węzłów wnęki i śródpiersia) jest standardem leczenia z intencją wyleczenia. Coraz częściej wykonywana w technice VATS lub RATS (minimalnie inwazyjnie). W stadium IIIA wybranych pacjentów — operacja po neoadiuwantowej chemioterapii lub chemioradioterapii.
Czy mogę leczyć się w innym województwie?
Tak. W onkologii nie obowiązuje rejonizacja. W raku płuca warto wybrać ośrodek torakochirurgiczno-onkologiczny z doświadczeniem (instytuty, centra onkologii) — szczególnie dla operacji minimalnie inwazyjnych i skomplikowanych terapii celowanych.
Co jeśli palę i mam objawy — pójść do POZ czy od razu prywatnie?
Najszybciej: POZ + prośba o kartę DiLO, jeśli objawy spełniają „czerwone flagi”. Karta DiLO uruchamia gwarantowaną szybką ścieżkę. Prywatna konsultacja pulmonologa albo TK klatki piersiowej (250–600 zł) może to skrócić, jeśli POZ zwleka z DiLO mimo objawów. Pełne leczenie i tak będzie w NFZ.
Metryka weryfikacyjna i źródła
Data weryfikacji merytorycznej: 5 maja 2026.
Dane o kolejkach NFZ: na podstawie danych dla leczenia niedrobnokomórkowego i drobnokomórkowego raka płuca w programach lekowych, oddziału onkologii klinicznej i chemioterapii oraz poradni pulmonologicznej i onkologicznej, stan na 5 maja 2026.
Podstawa prawna: Ustawa o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych, art. 47c, 57 ust. 2 pkt 5, 58, 60. Programy lekowe NFZ — leczenie raka płuca (immunoterapia, terapia celowana EGFR, ALK, ROS1, BRAF, KRAS, RET, MET, NTRK).
Źródła:
- onkologia.pacjent.gov.pl — Dostałem/-am kartę DiLO i co dalej?
- Pacjent.gov.pl — pakiet onkologiczny
- Pacjent.gov.pl — program profilaktyki raka płuca
- Polskie Towarzystwo Onkologii Klinicznej — wytyczne leczenia raka płuca
- Krajowy Rejestr Nowotworów — rak płuca
- Medycyna Praktyczna — rak płuca
- Rzecznik Praw Pacjenta — świadczenia poza kolejnością
- Informator NFZ o terminach leczenia
- Ustawa o świadczeniach opieki zdrowotnej (ISAP)
- Leczenie raka płuc na NFZ — lekarz-na-nfz.pl