Krótka odpowiedź
Pacjent sam nie rejestruje się do transplantologa. Transplantologia w Polsce to nie jest ścieżka, w której pacjent „zapisuje się” jak do dermatologa czy ortopedy. To skoordynowany system, w którym pacjenta na Krajową Listę Oczekujących na przeszczep (prowadzoną przez Poltransplant — Centrum Organizacyjno-Koordynacyjne ds. Transplantacji) zgłasza ośrodek prowadzący jego chorobę zasadniczą. To nefrolog (przy przeszczepie nerki), kardiolog (serce), hepatolog (wątroba), pulmonolog (płuca), hematolog (szpik kostny) — kwalifikuje pacjenta i kieruje do ośrodka transplantacyjnego.
Najważniejszy praktyczny wniosek: żadne „skierowanie do transplantologa od POZ” nie uruchomi procedury przeszczepu. Cała ścieżka jest „od dołu w górę”:
- Pacjent ma chorobę przewlekłą prowadzącą do niewydolności narządu (np. PChN G5 → dializy; ciężka niewydolność serca; marskość wątroby; ciężka niewydolność oddechowa; białaczka),
- Ośrodek prowadzący (np. stacja dializ, oddział kardiologii, hepatologii) ocenia, czy pacjent kwalifikuje się do przeszczepu,
- Konsultacja w ośrodku transplantacyjnym (kilkanaście w Polsce, w klinikach uniwersyteckich i instytutach) — pełna kwalifikacja: badania laboratoryjne, immunologiczne, obrazowe, psychiatryczna, kardiologiczna, stomatologiczna,
- Wpis na Krajową Listę Oczekujących w Poltransplancie,
- Oczekiwanie na zgodnego dawcę (od dni do lat — zależnie od narządu, grupy krwi, immunizacji),
- Wezwanie na przeszczep (przy nerce z dawcy zmarłego — w trybie pilnym, w 12–24 godziny; w przeszczepie żywym — planowo),
- Hospitalizacja, przeszczep, opieka poprzeszczepowa — wieloletnia, w ośrodku transplantacyjnym z poradnią potransplantacyjną.
Cały proces kwalifikacji i przeszczepu jest bezpłatny w NFZ — łącznie z lekami immunosupresyjnymi przyjmowanymi dożywotnio (objętymi programem lekowym).
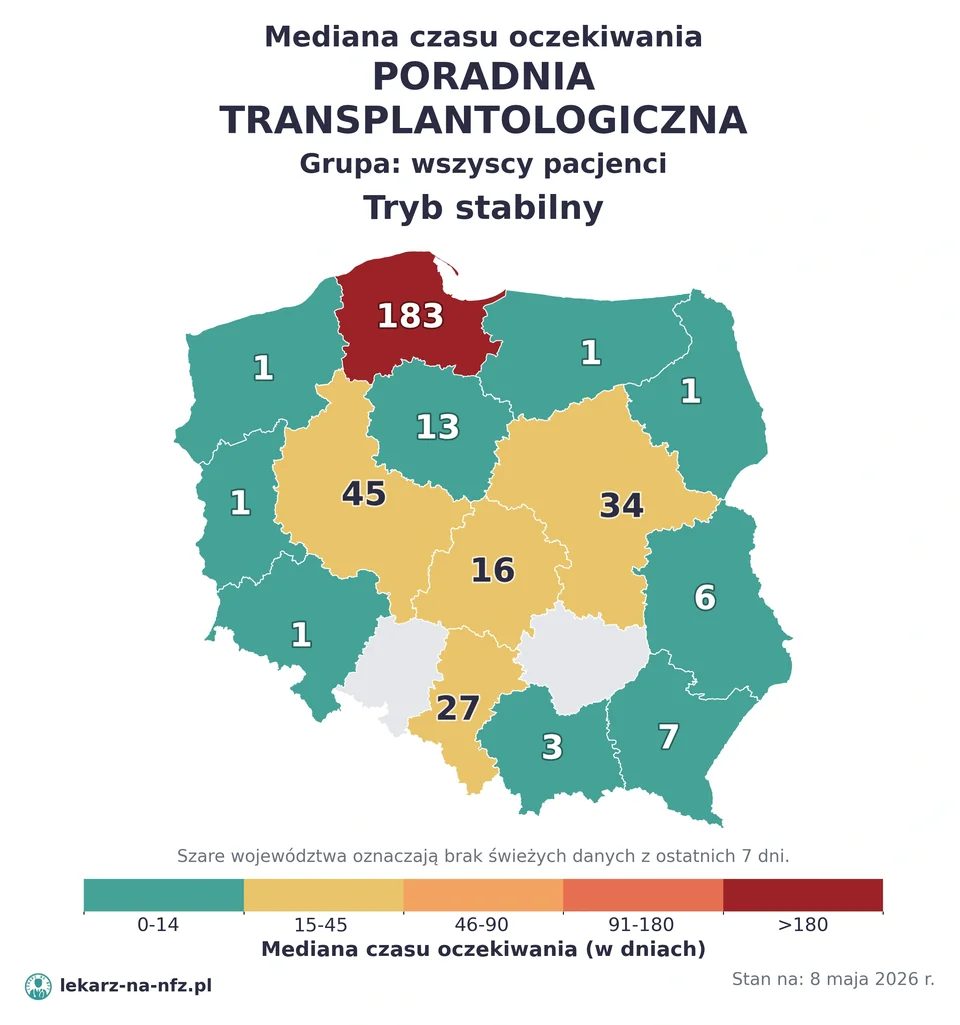
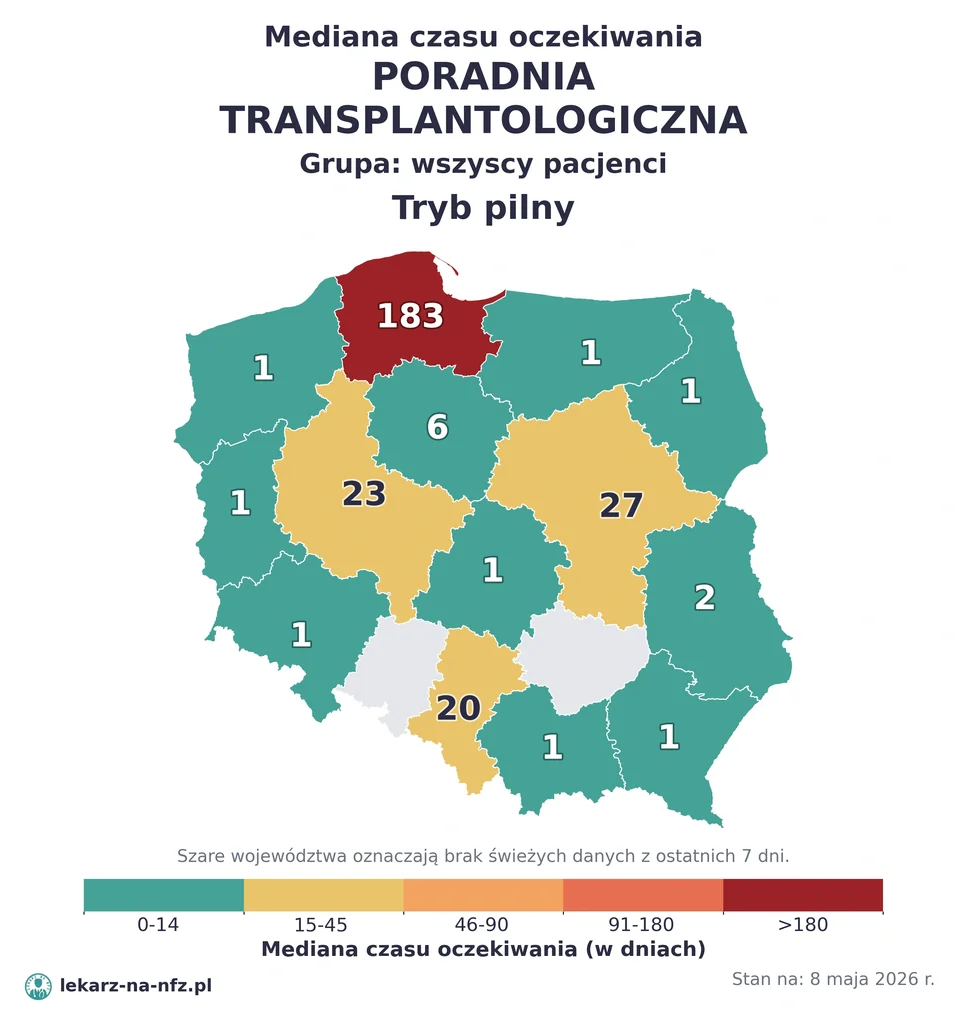
W aktualnych danych NFZ (stan na 5 maja 2026) sieć ośrodków transplantacyjnych w Polsce jest skoncentrowana — kilkanaście ośrodków dla nerek, kilka dla serca, wątroby, trzustki, kilkadziesiąt dla szpiku kostnego. Czas oczekiwania na przeszczep zależy głównie od narządu i grupy krwi pacjenta — nie od „kolejki AOS”.
Kiedy skierowanie nie jest wymagane
W transplantologii „skierowanie” nie jest tym, czego pacjent szuka. Zasady wejścia:
1. Bezpośrednio do nefrologa, kardiologa, hepatologa itd. (zależnie od narządu)
- Nefrolog (PChN, dializoterapia) — wymaga skierowania od POZ albo specjalisty,
- Kardiolog (niewydolność serca) — wymaga skierowania od POZ,
- Hepatolog / gastroenterolog (marskość, niewydolność wątroby) — wymaga skierowania,
- Pulmonolog (ciężka niewydolność oddechowa, mukowiscydoza, włóknienie płuc) — wymaga skierowania,
- Hematolog (białaczki, chłoniaki, niewydolność szpiku) — wymaga skierowania,
- Onkolog kliniczny (przeszczep szpiku w ramach leczenia onkologicznego) — wolny dostęp.
2. Stan nagły
W stanie nagłym (encefalopatia wątrobowa, ciężka hiperkaliemia w PChN, kardiogenny wstrząs w niewydolności serca, ciężka neutropenia w białaczce) — pacjent trafia na SOR / oddział intensywnej terapii bez skierowania.
3. Pacjenci ustawowo zwolnieni ze skierowania
W AOS bez skierowania — m.in. Zasłużeni Dawcy Przeszczepu (uprawnienie nabyte przez fakt bycia dawcą — dożywotnie), osoby ze znacznym stopniem niepełnosprawności (większość pacjentów oczekujących na przeszczep spełnia kryteria), kombatanci.
4. Wizyta prywatna w poradni potransplantacyjnej
Po przeszczepie pacjent pozostaje pod opieką poradni transplantologicznej ośrodka prowadzącego — wieloletnio. Wizyta prywatna nie zastępuje tej opieki.
Pacjenci z prawem do przyjęcia poza kolejnością
Zasłużeni Dawcy Przeszczepu (oddali narząd lub jego część bliskiej osobie albo wyrazili zgodę za życia na pobranie po śmierci) mają dożywotnie uprawnienia w NFZ — wolny dostęp do AOS bez skierowania + przyjęcie poza kolejnością. To uznanie wkładu dawców w system.
Z art. 47c korzystają również: pacjenci ze znacznym stopniem niepełnosprawności, kobiety w ciąży (rzadkie sytuacje — ciąża u biorczyni przeszczepu, planowanie macierzyństwa), kombatanci, weterani.
Krajowa Lista Oczekujących na przeszczep
To centralny rejestr prowadzony przez Poltransplant (Centrum Organizacyjno-Koordynacyjne ds. Transplantacji). Działa 24/7, ze stałym dyżurem lekarskim koordynującym pobrania i alokacje narządów.
Jak pacjent trafia na listę:
- Ośrodek prowadzący (stacja dializ, kardiolog, hepatolog itd.) kwalifikuje pacjenta i kieruje do ośrodka transplantacyjnego.
- Ośrodek transplantacyjny przeprowadza kwalifikację: badania laboratoryjne (morfologia, biochemia, koagulologia), badania immunologiczne (oznaczenie grupy krwi, typu HLA, panel reaktywnych przeciwciał — PRA), badania serologiczne (HIV, WZW B/C, CMV, EBV), badania obrazowe (TK, MRI, USG zależnie od narządu), konsultacje (psychiatryczna, kardiologiczna, stomatologiczna, infekcyjna, ginekologiczna/urologiczna).
- Konsylium kwalifikacyjne w ośrodku transplantacyjnym podejmuje decyzję o wpisie na listę.
- Pacjent jest wpisywany do Krajowej Listy Oczekujących w Poltransplancie.
- Pacjent jest monitorowany — regularne badania kontrolne, aktualizacja stanu klinicznego, immunologii.
Wybór dawcy dla pacjenta z listy odbywa się według algorytmu uwzględniającego:
- zgodność immunologiczną (HLA),
- grupę krwi,
- wielkość narządu (przy sercu, płucach, wątrobie),
- czas oczekiwania,
- stan kliniczny (priorytet dla pacjentów z najgorszym rokowaniem),
- odległość geograficzną (dla narządów krytycznie czasowych — serce, płuca).
Rodzaje przeszczepów w Polsce
Nerka — najczęstszy przeszczep w Polsce (rocznie ok. 1000):
- z dawcy zmarłego (najczęściej) — średni czas oczekiwania 2–4 lata zależnie od grupy krwi i HLA,
- z dawcy żywego (rodzic, rodzeństwo, małżonek, partner — dawstwo emocjonalne; rzadziej dawstwo łańcuchowe) — pozwala uniknąć dializ albo ich skrócić; lepsze przeżycie graftu,
- ośrodki: m.in. Warszawa-WUM, Wrocław, Kraków, Gdańsk, Poznań, Szczecin, Bydgoszcz.
Serce — bardzo wąska sieć ośrodków:
- Zabrze-SCCS (najwięcej przeszczepów), Warszawa-IK, Kraków-CMUJ, Gdańsk-UCK,
- średni czas oczekiwania zależy od grupy krwi (najdłużej grupy 0 — kilka miesięcy do lat),
- pacjent w międzyczasie często ma wszczepiony LVAD (Left Ventricular Assist Device) jako pomost.
Wątroba — ośrodki:
- Warszawa-CSK MSWiA, Wrocław, Szczecin, Katowice, Gdańsk,
- przeszczepy z dawcy zmarłego (najczęściej) i żywego (część wątroby od bliskiego, głównie dla dzieci),
- czas oczekiwania zależny od MELD score (oceniającego ciężkość niewydolności wątroby).
Płuca — ośrodki:
- Zabrze-SCCS, Szczecin, Warszawa,
- jednoaktywne lub obukłatkowe (zależnie od choroby — mukowiscydoza, włóknienie, POChP zaawansowane).
Trzustka — przeszczep solitarny (rzadki) lub łączony nerka-trzustka (u pacjentów z cukrzycą typu 1 i niewydolnością nerek).
Szpik kostny — wąska sieć ośrodków:
- Wrocław (DKMS Polska — największy bank dawców), Katowice, Warszawa, Poznań, Lublin, Gdańsk,
- typy: autologiczny (pacjent własny), alogeniczny od dawcy spokrewnionego, alogeniczny od dawcy niespokrewnionego (z baz polskich i zagranicznych — DKMS, PGD, międzynarodowe rejestry),
- głównie dla białaczek, chłoniaków, szpiczaka, anemii aplastycznej, chorób immunologicznych, niektórych chorób genetycznych.
Inne: rogówka (najczęstszy przeszczep tkankowy — w wybranych ośrodkach okulistycznych), skóra (oparzenia), kości, zastawki serca.
Programy lekowe NFZ — leki immunosupresyjne dożywotnio
Po przeszczepie pacjent przyjmuje leczenie immunosupresyjne dożywotnio — żeby zapobiec odrzucaniu graftu. Standard:
- inhibitor kalcyneuryny (takrolimus — Prograf, Advagraf, Envarsus albo cyklosporyna),
- antymetabolit (mykofenolan mofetylu — CellCept, Myfortic; rzadziej azatiopryna),
- steroid (prednizon, metylprednizolon — często stopniowo redukowany),
- alternatywy w wybranych przypadkach: ewerolimus, sirolimus, belatacept.
Wszystkie te leki są refundowane przez NFZ w ramach programu lekowego dla biorców przeszczepów. Pacjent dostaje recepty z poradni potransplantacyjnej, kontroluje stężenia leków regularnie (poziomy takrolimusu, cyklosporyny — kluczowe dla bezpieczeństwa).
Karta Zasłużonego Dawcy Przeszczepu
Osoby, które oddały narząd lub jego część, oraz osoby uznane przez ministra zdrowia za Zasłużonego Dawcę Przeszczepu otrzymują legitymację dającą:
- wolny dostęp do AOS bez skierowania (art. 57 ust. 2),
- prawo do przyjęcia poza kolejnością (art. 47c) — najpóźniej w 7 dni roboczych w AOS,
- bezpłatne leki w aptece w wybranym zakresie,
- opiekę medyczną w trybie priorytetowym.
To uznanie wkładu dawców w system — szczególnie istotne dla dawstwa rodzinnego nerki (najczęstszy typ dawstwa żywego w Polsce).
Pułapka systemowa: ośrodki transplantacyjne, ośrodki dawstwa, koordynatorzy
System dawstwa i przeszczepu w Polsce ma kilka równoległych ról:
| Rola | Co robi |
|---|---|
| Poltransplant | Krajowa Lista Oczekujących, koordynacja krajowa, dyżur 24/7, alokacja narządów |
| Koordynator transplantacyjny szpitala | każdy szpital z OIT ma koordynatora — identyfikuje potencjalnych dawców, prowadzi procedurę pobrania |
| Ośrodek transplantacyjny | kwalifikuje biorców, wykonuje przeszczepy, prowadzi opiekę potransplantacyjną |
| Stacja dializ / kardiologia / hepatologia | prowadzi pacjenta z chorobą zasadniczą i kieruje do ośrodka transplantacyjnego |
| DKMS / PGD | rejestry dawców szpiku kostnego (niespokrewnieni) |
| Centralny Rejestr Sprzeciwów | rejestr osób, które nie zgadzają się na pobranie po śmierci (od 1996 — większość Polaków potencjalnymi dawcami zgodnie z modelem domniemanej zgody) |
Domniemana zgoda na pobranie po śmierci
Polska stosuje model domniemanej zgody (opt-out): każda osoba dorosła jest potencjalnym dawcą narządów po śmierci, chyba że za życia zgłosiła sprzeciw w Centralnym Rejestrze Sprzeciwów. Sprzeciw można zgłosić w dowolnym oddziale wojewódzkim NFZ albo Centralnym Rejestrze Sprzeciwów (Poltransplant).
W praktyce ośrodek pobierający narządy zawsze pyta rodzinę o stanowisko zmarłego — nawet przy braku formalnego sprzeciwu. To etyczna i kulturowa norma, nie wymóg prawny.
E-skierowanie i ważność
W transplantologii pacjent zwykle nie potrzebuje pojedynczych e-skierowań — cała ścieżka jest prowadzona w jednym ośrodku transplantacyjnym (kwalifikacja, lista, wezwanie, przeszczep, opieka pohospitalizacyjna). Skierowanie do pierwszej konsultacji w ośrodku transplantacyjnym wystawia ośrodek prowadzący chorobę zasadniczą (nefrolog, kardiolog itd.).
Kolejki i czas oczekiwania
Czas oczekiwania na przeszczep zależy głównie od:
- rodzaju narządu (nerka — średnio 2–4 lata; serce, wątroba — od miesięcy do lat; szpik kostny niespokrewniony — kilka tygodni do miesięcy),
- grupy krwi pacjenta (najdłużej grupa 0 — uniwersalny biorca, dłuższa kolejka),
- immunizacji (PRA — panel reaktywnych przeciwciał — wysoki utrudnia znalezienie zgodnego dawcy),
- stanu klinicznego (pilność — np. niewydolność wątroby z MELD >30 ma wysoki priorytet),
- dostępności dawcy (przeszczepy z dawcy żywego — szybciej; ze zmarłego — dłużej).
Aktualne placówki: transplantolog na NFZ.
Wersja dziecięca
Transplantologia dziecięca jest wykonywana w specjalistycznych ośrodkach pediatrycznych:
- przeszczep nerki dziecięcej — Warszawa-IPCZD, Wrocław, Kraków,
- przeszczep wątroby dziecięcej — Warszawa-IPCZD (centrum referencyjne), Szczecin,
- przeszczep szpiku dziecięcego — Wrocław, Warszawa-IPCZD, Lublin, Gdańsk, Poznań,
- przeszczep serca dziecięcego — Zabrze-SCCS (rzadkie procedury).
W transplantologii dziecięcej szczególnie istotne jest dawstwo żywe od rodziców — dla dziecka z niewydolnością nerek lub wątroby. Procedura kwalifikacji dawcy (rodzica) jest długa i staranna, ale pozwala dziecku na wcześniejszy przeszczep i lepsze rokowanie.
NFZ czy prywatnie
W transplantologii NFZ jest jedyną realną opcją:
- przeszczep narządu kosztuje od kilkuset tysięcy do miliona złotych (procedura + hospitalizacja + opieka okołooperacyjna + leki),
- leki immunosupresyjne dożywotnio — kilka tysięcy zł miesięcznie komercyjnie,
- prywatne ośrodki transplantacyjne praktycznie nie istnieją (poza pojedynczymi w bardzo wąskim zakresie).
System dawstwa narządów jest w pełni publiczny — handel narządami jest w Polsce prawnie zakazany.
Prywatnie sens ma:
- konsultacja kardiologa, nefrologa, hepatologa (250–600 zł) przed wejściem w ścieżkę kwalifikacyjną — druga opinia, wybór ośrodka,
- konsultacja psychiatryczna i psychologiczna dla biorcy i rodziny — uzupełnienie opieki NFZ,
- konsultacja dietetyczna po przeszczepie.
FAQ
Czy do transplantologa trzeba skierowanie?
Pacjent sam nie zapisuje się do transplantologa. Cała ścieżka jest „od dołu w górę”: ośrodek prowadzący chorobę zasadniczą (nefrolog, kardiolog, hepatolog itd.) ocenia kwalifikację i kieruje do ośrodka transplantacyjnego. Tam odbywa się pełna kwalifikacja i wpis na Krajową Listę Oczekujących prowadzoną przez Poltransplant.
Co to jest Poltransplant?
Centrum Organizacyjno-Koordynacyjne ds. Transplantacji — instytucja prowadząca Krajową Listę Oczekujących na przeszczep, koordynująca pobrania i alokacje narządów w skali kraju. Działa 24/7. Strona: poltransplant.org.pl.
Jak długo czeka się na przeszczep nerki?
Średnio 2–4 lata zależnie od grupy krwi (grupa 0 najdłużej), immunizacji (PRA), stanu klinicznego. Dla pacjentów z dawcą żywym (rodzic, rodzeństwo, małżonek) — od kilku miesięcy do roku, w zależności od kompletności badań kwalifikacyjnych.
Co to jest dawstwo żywe?
Pobieranie narządu (nerki — najczęściej, części wątroby — głównie dla dziecka) od żyjącego dawcy. W Polsce dawcą żywym może być osoba spokrewniona genetycznie (rodzic, dziecko, rodzeństwo, dziadkowie, wnuki) lub bliska emocjonalnie (małżonek, partner, przyjaciel — ze zgodą sądu). Dawstwo żywe jest dobrowolne i bezpłatne — handel narządami jest w Polsce zakazany.
Co to jest domniemana zgoda na pobranie po śmierci?
Polski model opt-out: każdy dorosły jest potencjalnym dawcą narządów po śmierci, chyba że za życia zgłosił sprzeciw w Centralnym Rejestrze Sprzeciwów (prowadzonym przez Poltransplant). W praktyce ośrodek zawsze pyta rodzinę o stanowisko zmarłego.
Czym jest Karta Zasłużonego Dawcy Przeszczepu?
Legitymacja przyznawana osobom, które oddały narząd lub część narządu, albo osobom uznanym przez ministra zdrowia. Daje dożywotnio wolny dostęp do AOS bez skierowania, prawo do przyjęcia poza kolejnością, bezpłatne leki w wybranym zakresie.
Czy leki immunosupresyjne są refundowane?
Tak, dożywotnio, w ramach programu lekowego NFZ dla biorców przeszczepów. Standard: takrolimus + mykofenolan mofetylu + prednizon (z modyfikacjami w czasie). Pacjent kontroluje stężenia leków regularnie w poradni potransplantacyjnej.
Co to jest LVAD?
Left Ventricular Assist Device — mechaniczna pompa wspomagająca lewą komorę serca u pacjentów z zaawansowaną niewydolnością serca. Stosowana jako pomost do przeszczepu serca (oczekiwanie na zgodnego dawcę) albo jako leczenie docelowe u pacjentów niezakwalifikowanych do przeszczepu. Refundowane w NFZ.
Czy mogę zostać dawcą szpiku kostnego?
Tak — rejestracja w DKMS Polska lub Polskiej Centralnej Bazie Dawców (PGD) jest bezpłatna i prosta (zestaw do pobrania wymazu z policzka pocztą lub w punkcie rejestracyjnym). Po znalezieniu zgodnego biorcy — pobranie szpiku (najczęściej z krwi obwodowej po stymulacji G-CSF; rzadziej z talerza biodrowego). Procedura jest bezpieczna i bezpłatna dla dawcy.
Czy w Polsce jest legalny handel narządami?
Nie. Handel narządami i tkankami ludzkimi jest w Polsce prawnie zakazany (Ustawa o pobieraniu, przechowywaniu i przeszczepianiu komórek, tkanek i narządów z 2005 r.). Wszystkie pobrania są dobrowolne i bezpłatne dla dawcy.
Czy po przeszczepie można żyć normalnie?
Tak — większość biorców prowadzi pełnoprawne życie, pracuje, uprawia sport, podróżuje. Wymaga to regularnego przyjmowania leków (immunosupresja dożywotnio), kontroli w poradni potransplantacyjnej (regularnie, doźywotnio), ostrożności ze szczepieniami (niektóre żywe szczepionki przeciwwskazane), unikania niektórych potraw i ekspozycji (zwiększone ryzyko infekcji). Po przeszczepie nerki wielu pacjentów może mieć dzieci (zarówno biorca jak i biorczyni — z odpowiednim planowaniem ciąży).
Metryka weryfikacyjna i źródła
Data weryfikacji merytorycznej: 7 maja 2026.
Dane o kolejkach NFZ: REST API kolejek lekarz-na-nfz.pl, świadczenia: poradnia transplantologiczna, oddział transplantacyjny, programy lekowe leków immunosupresyjnych, stan na 5 maja 2026.
Podstawa prawna: Ustawa o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych, art. 47c, 57 ust. 2, 58, 60. Ustawa z dnia 1 lipca 2005 r. o pobieraniu, przechowywaniu i przeszczepianiu komórek, tkanek i narządów (Dz.U. 2005 Nr 169, poz. 1411 z późn. zm.).
Źródła:
- Poltransplant — Centrum Organizacyjno-Koordynacyjne ds. Transplantacji
- Polskie Towarzystwo Transplantacyjne (PTT)
- DKMS Polska — Baza Dawców Szpiku
- Polska Centralna Baza Dawców (PGD)
- Pacjent.gov.pl — transplantologia
- Pacjent.gov.pl — kto i kiedy nie potrzebuje skierowania
- Medycyna Praktyczna — transplantologia
- Rzecznik Praw Pacjenta — świadczenia poza kolejnością
- Informator NFZ o terminach leczenia
- Ustawa o świadczeniach opieki zdrowotnej (ISAP)
- Ustawa o pobieraniu i przeszczepianiu komórek, tkanek i narządów (ISAP)
- Transplantolog na NFZ — lekarz-na-nfz.pl