Krótka odpowiedź
W toksykologii kluczowy nie jest papier, lecz czas. Ostre zatrucie — lekami, alkoholem, narkotykami, środkami chemii gospodarczej, grzybami trującymi (zwłaszcza muchomor sromotnikowy), tlenkiem węgla (czadem), pestycydami, metalami ciężkimi — a także ukąszenie żmii z narastającym obrzękiem lub objawami ogólnymi to stan zagrożenia zdrowia i życia, który nie idzie przez planową poradnię toksykologiczną. Taka sytuacja trafia przez 112, SOR i wyspecjalizowane Ośrodki Toksykologiczne (Kraków, Warszawa, Łódź, Wrocław, Poznań, Lublin, Gdańsk, Sosnowiec — ośrodki regionalne dyżurujące całodobowo).
Najważniejszy praktyczny wniosek: jeśli widzisz osobę po zatruciu, nie zastanawiaj się nad skierowaniem — dzwoń pod 112. Każdy SOR ma stały kontakt telefoniczny z najbliższym Ośrodkiem Toksykologicznym (krajowa sieć dyżurująca 24/7), gdzie konsultanci-toksykolodzy pomagają w doborze odtrutki i dalszego leczenia. Dla ratownika i lekarza istnieje też bezpłatna infolinia konsultacyjna dostępna całą dobę.
Planowa poradnia toksykologiczna (gdzie skierowanie jest wymagane) służy zupełnie innym celom: medycynie pracy (ekspozycja zawodowa na metale, rozpuszczalniki, pestycydy, leki cytotoksyczne), kontroli przewlekłych następstw zatruć (uszkodzenie wątroby, nerek, układu nerwowego), prowadzeniu pacjentów po zatruciu, ocenie przewlekłych narażeń środowiskowych. To nie jest miejsce dla osoby, która właśnie połknęła lek lub wdychała spaliny.
Numery, które warto znać przed czytaniem dalej
- 112 — pogotowie ratunkowe (zawsze przy podejrzeniu zatrucia z zaburzeniami świadomości, wymiotami, dusznością, drgawkami).
- 998 — straż pożarna (przy zatruciu czadem konieczna jest natychmiastowa wentylacja pomieszczenia i ocena innych domowników; często łączy się ze służbami ratunkowymi).
- 800 70 60 70 — Krajowe Centrum Monitorowania Bezpieczeństwa Leków (przy podejrzeniu działań niepożądanych).
- Ośrodki Toksykologiczne — całodobowe konsultacje telefoniczne dla lekarzy (Kraków, Warszawa, Łódź, Wrocław, Poznań, Lublin, Gdańsk, Sosnowiec). Pacjent zwykle korzysta z nich pośrednio — to lekarz SOR dzwoni i konsultuje przypadek.
Kiedy skierowanie nie jest wymagane
1. Ostre zatrucie — zawsze 112 / SOR / Ośrodek Toksykologiczny
Bez skierowania, natychmiast, jedziesz/wzywasz pomoc przy:
- podejrzeniu zatrucia lekami — przedawkowanie celowe lub przypadkowe (paracetamol, opioidy, benzodiazepiny, leki nasercowe, leki kardiologiczne, leki przeciwcukrzycowe),
- zatruciu alkoholem — głębokie upojenie z zaburzeniami świadomości, śpiączka alkoholowa, zatrucie metanolem (objawy opóźnione: zaburzenia widzenia, kwasica metaboliczna),
- zatruciu czadem (CO) — bóle głowy, nudności, senność, splątanie u kilku domowników jednocześnie; w cięższych przypadkach drgawki, śpiączka. Zawsze wezwij straż pożarną — pomieszczenie wymaga wentylacji,
- zatruciu grzybami — szczególnie muchomorem sromotnikowym (objawy opóźnione 6–24 godziny: wymioty, biegunka; potem niewydolność wątroby), zasłonakiem rudoochrowym (uszkodzenie nerek). Zachowaj resztki grzybów lub wymiocin — pomagają w identyfikacji,
- zatruciu narkotykami i NPS (nowe substancje psychoaktywne, „dopalacze”),
- zatruciu pestycydami (organofosforany, karbaminiany — wymagają atropiny, oksymów),
- zatruciu kwasem, ługiem (oparzenia chemiczne przewodu pokarmowego — nie wywoływać wymiotów),
- zatruciu metalami ciężkimi (rtęć, ołów, arsen — głównie ekspozycje zawodowe, czasem przemysłowe wypadki),
- ukąszeniu przez żmiję zygzakowatą — to nie jest temat na planową poradnię. Jak przypomina Pacjent.gov.pl, trzeba unieruchomić kończynę, założyć zimny okład i jak najszybciej zgłosić się do szpitala albo wezwać 112. Nie wysysaj jadu,
- podejrzeniu otrucia osoby trzeciej — z zaburzeniami świadomości, dziwnym zachowaniem, niewytłumaczalnymi objawami.
W każdej z tych sytuacji nie czekaj na rejestrację w jakiejkolwiek poradni — dzwoń 112 albo jedź na SOR. Lekarz SOR ma dostęp do konsultacji z Ośrodkiem Toksykologicznym i bazą odtrutek.
2. Pacjenci ustawowo zwolnieni ze skierowania
Bez skierowania do AOS — m.in. osoby ze znacznym stopniem niepełnosprawności, kombatanci, weterani.
3. Wizyta prywatna
Prywatna konsultacja toksykologa (300–600 zł) jest możliwa, ale w praktyce rzadko spotykana — toksykologia kliniczna w Polsce działa głównie w sieci publicznych Ośrodków Toksykologicznych przy szpitalach uniwersyteckich i wojewódzkich.
Kiedy idzie się do poradni toksykologicznej (planowo, ze skierowaniem)
To jest ścieżka, dla której skierowanie ma sens. Typowe wskazania:
- kontrola po hospitalizacji z powodu zatrucia — ocena następstw (wątroba, nerki, układ nerwowy),
- medycyna pracy — pracownicy narażeni na metale ciężkie (ołów, rtęć, kadm), rozpuszczalniki organiczne, pestycydy, leki cytotoksyczne (personel oddziałów onkologicznych), promieniowanie,
- przewlekłe ekspozycje środowiskowe — np. picie wody zanieczyszczonej arsenem, kontakt z ołowiem (stara farba, akumulatory), narażenie na rtęć (amalgamat, przemysł),
- zatrucia przewlekłe lekami — np. lit, digoksyna, leki przeciwpadaczkowe (z koniecznością monitorowania stężeń),
- podejrzenie zespołu Münchhausena by proxy lub innych form celowego zatruwania — wymaga interdyscyplinarnej oceny,
- uzależnienie od leków przeciwbólowych (opioidów, benzodiazepin) — często we współpracy z poradnią leczenia uzależnień,
- konsultacje w sprawach sądowych i ubezpieczeniowych dotyczące oceny zatrucia.
Skierowanie do poradni toksykologicznej wystawia: lekarz POZ, lekarz medycyny pracy, internista, psychiatra (przy zatruciach celowych), lekarz oddziału po wypisie po zatruciu.
Pacjenci z prawem do przyjęcia poza kolejnością
Z art. 47c korzystają m.in. kobiety w ciąży (zatrucie w ciąży to interdyscyplinarne konsylium z położnikiem), osoby ze znacznym stopniem niepełnosprawności, ZHDK, kombatanci.
E-skierowanie i ważność
E-skierowanie do poradni toksykologicznej — 4-cyfrowy kod + PESEL. Bez terminu ważności (ważne, dopóki istnieje przyczyna medyczna). Mit „30 dni” dotyczy rehabilitacji.
Kolejki
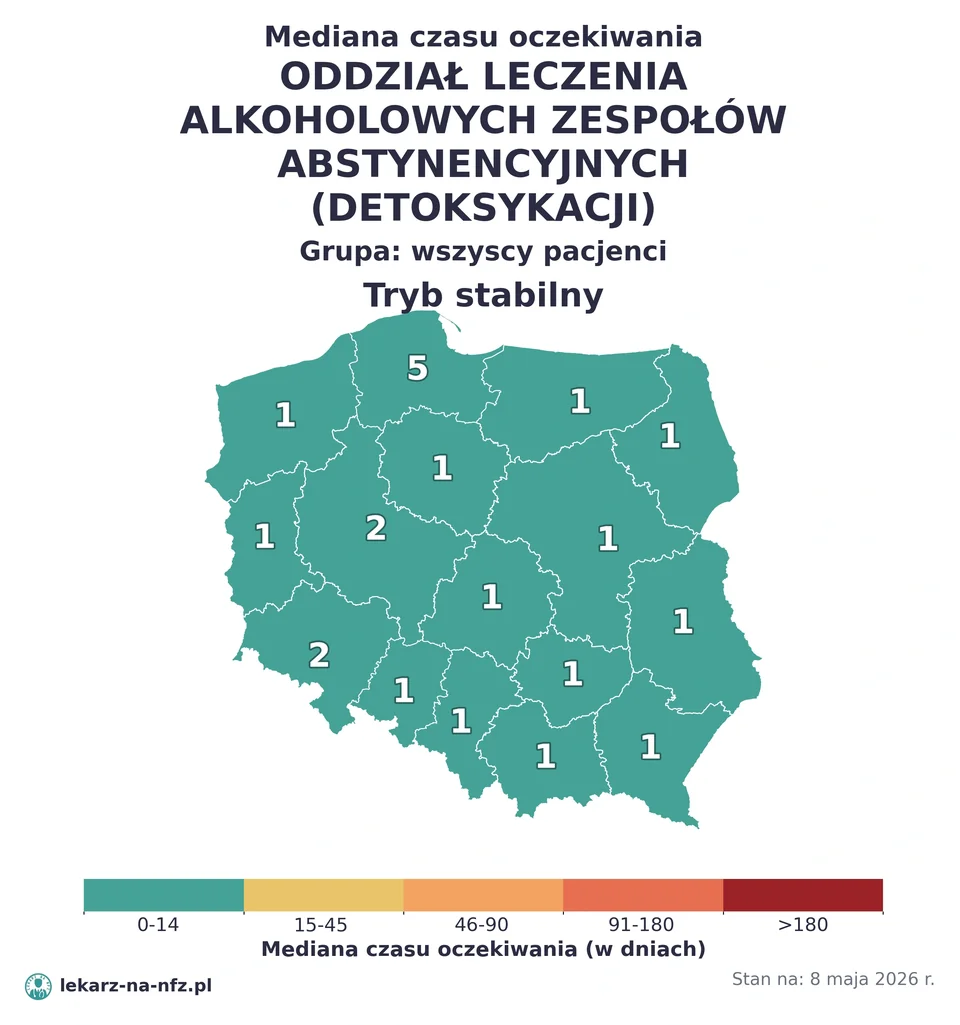
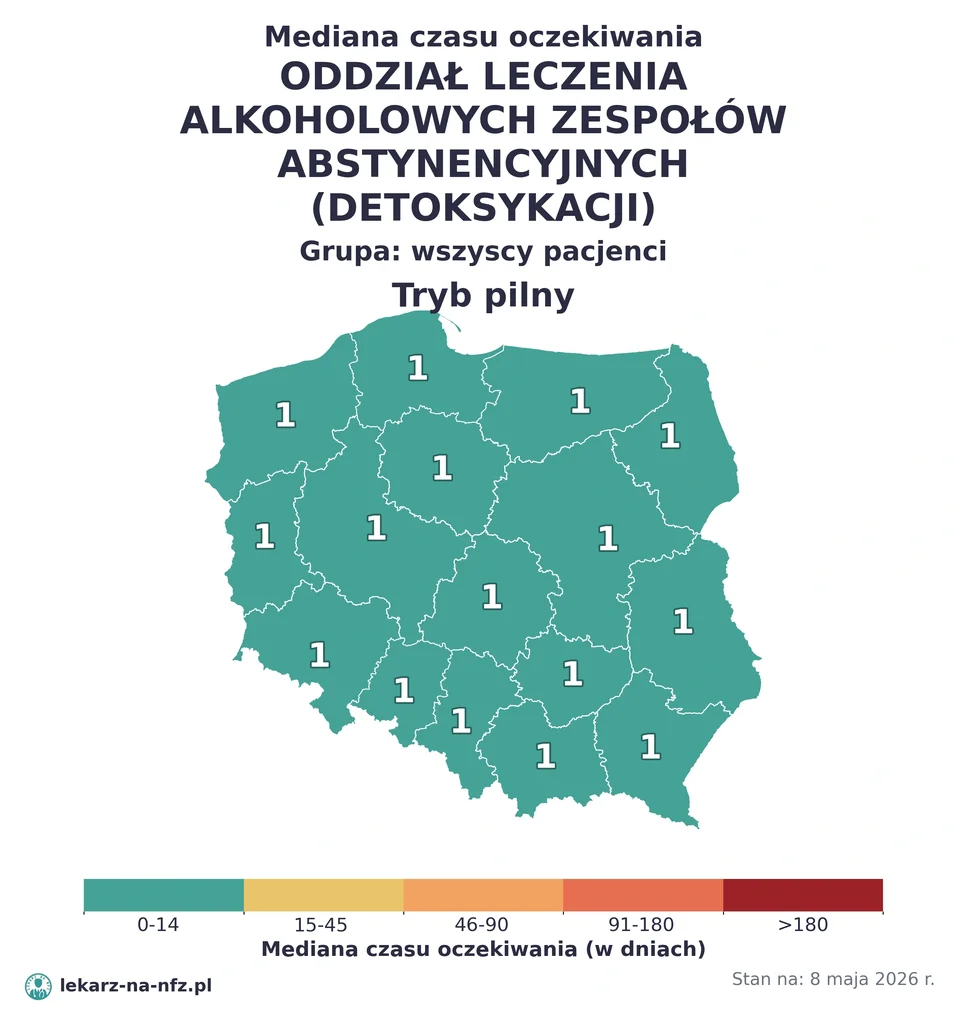
W aktualnych danych NFZ (stan na 6 maja 2026) nie ma świeżych ogólnopolskich danych dla poradni toksykologicznej — to wąska sieć (kilkadziesiąt placówek w skali kraju), zwykle przy ośrodkach uniwersyteckich i wojewódzkich. Realny termin warto ustalić bezpośrednio. Oddział toksykologiczny dla planowych przyjęć daje zwykle termin w ciągu około 1–7 dni, zależnie od ośrodka, ale dane oddziałowe nie opisują ostrych zatruć, które są obsługiwane pilnie.
Aktualne placówki: toksykolog na NFZ.
Profilaktyka — jak nie skończyć w toksykologii
To może najważniejsza praktyczna część artykułu:
Czad (CO) — co roku w Polsce zatrucia czadem powodują kilkadziesiąt zgonów. Profilaktyka: czujka czadu (kosztuje 50–150 zł, ratuje życie), regularne przeglądy kominiarskie, prawidłowa wentylacja pomieszczeń z piecami, kotłami i piecykami gazowymi.
Leki w domu — zatrucia dziecięce. Wszystkie leki w zamykanych szafkach poza zasięgiem dzieci. Nigdy nie nazywaj leku „cukierkiem”. Tabletki w blistrach z zabezpieczeniem przed dziećmi.
Grzyby — nigdy nie zbieraj grzybów, których nie znasz. Muchomor sromotnikowy odpowiada za większość zgonów po zatruciach grzybami w Polsce. Objawy są opóźnione 6–24 godziny — kiedy się pojawiają, uszkodzenie wątroby już trwa.
Środki chemii gospodarczej — w oryginalnych opakowaniach, poza zasięgiem dzieci. Nigdy nie przelewaj do butelek po napojach.
Wersja dziecięca
Zatrucia dziecięce to większość przypadków pediatrycznych w toksykologii:
- leki rodziców połknięte przez ciekawe dziecko (paracetamol, ibuprofen, leki kardiologiczne, antydepresanty),
- chemia gospodarcza (płyn do prania, mydło w kapsułkach, środki czystości),
- alkohol (perfumy, płyny do dezynfekcji u nastolatków),
- kosmetyki, produkty do palenia (płyny do e-papierosów — nikotyna jest silnie toksyczna).
Przy podejrzeniu zatrucia u dziecka nie czekaj — dzwoń 112 albo jedź na SOR pediatryczny. Nie wywołuj wymiotów przed konsultacją lekarską (przy substancjach żrących to pogarsza obrażenia). Zachowaj opakowanie lub resztki spożytej substancji — pomaga w identyfikacji.
NFZ czy prywatnie
W toksykologii NFZ jest praktycznie jedyną realną opcją:
- ostra toksykologia (oddziały, Ośrodki Toksykologiczne) działa wyłącznie w systemie publicznym,
- odtrutki (N-acetylocysteina, atropina, fomepizol, swoiste antydoty) są kosztowne i refundowane,
- hospitalizacja z monitorowaniem często wielodniowa,
- konsultacje telefoniczne 24/7 z Ośrodków Toksykologicznych są częścią systemu publicznego.
Prywatnie sens ma jedynie konsultacja przewlekła w sprawach zawodowych albo ubezpieczeniowych.
FAQ
Czy do toksykologa trzeba skierowanie?
W planowej poradni — tak. Skierowanie wystawia POZ, lekarz medycyny pracy, internista, psychiatra. W ostrym zatruciu — nie, jedziesz na SOR / dzwonisz 112.
Co robić przy podejrzeniu zatrucia?
Dzwoń 112. Nie wywołuj wymiotów. Zachowaj opakowanie lub resztki substancji. Jeśli to czad — najpierw wentylacja pomieszczenia, ewakuacja domowników, straż pożarna (998).
Co z muchomorem sromotnikowym?
To najczęstsza przyczyna śmiertelnych zatruć grzybami w Polsce. Objawy są opóźnione 6–24 godziny po spożyciu (wymioty, biegunka), potem ciężka niewydolność wątroby. Przy podejrzeniu — natychmiast SOR; im wcześniejsze leczenie (silibinina, N-acetylocysteina, czasami przeszczep wątroby), tym lepsze rokowanie.
Czy mam czujkę czadu w domu?
Powinieneś mieć, jeśli używasz piecyka gazowego, kotła na gaz lub piec na opał stały. Czujka kosztuje 50–150 zł. Wykrywa CO zanim pojawią się objawy u domowników.
Czy poradnia toksykologiczna leczy uzależnienia?
Częściowo — w zakresie uzależnień od leków (opioidów, benzodiazepin), gdzie ważne jest również monitorowanie toksyczności. Klasyczne leczenie uzależnień (alkohol, narkotyki, NPS) prowadzą poradnie leczenia uzależnień — bez skierowania.
Czy w pracy mam prawo do badań toksykologicznych?
Tak, jeśli pracujesz w narażeniu (metale ciężkie, rozpuszczalniki, pestycydy, leki cytotoksyczne, promieniowanie). Badania zleca lekarz medycyny pracy, finansowane przez pracodawcę. Wyniki nieprawidłowe → konsultacja w poradni toksykologicznej.
Czy zatrucie alkoholem to praca toksykologa?
Ostre zatrucie alkoholem — SOR, izba przyjęć. Przewlekły alkoholizm i jego następstwa — poradnia leczenia uzależnień (bez skierowania). Toksykolog wchodzi przy zatruciach metanolem, glikolem etylenowym, niewytłumaczalnych ekspozycjach.
Co z zatruciem dopalaczami (NPS)?
Ostre — SOR, oddział toksykologiczny. NPS są niebezpieczne, bo skład jest często nieznany — leczenie jest objawowe. Po hospitalizacji warto skierować pacjenta do poradni leczenia uzależnień.
Czy badanie poziomu metali w moczu/krwi jest refundowane?
Tak, na zlecenie lekarza medycyny pracy lub toksykologa, przy uzasadnionych wskazaniach (ekspozycja zawodowa, podejrzenie zatrucia środowiskowego). Komercyjnie te badania są drogie (200–800 zł).
Czy skierowanie do toksykologa ma 30 dni?
Nie. Skierowanie do poradni specjalistycznej jest ważne, dopóki istnieje przyczyna medyczna.
Metryka weryfikacyjna i źródła
Data weryfikacji merytorycznej: 6 maja 2026.
Dane o kolejkach NFZ: dane o kolejkach pochodzą z bazy NFZ (za pośrednictwem portalu lekarz-na-nfz.pl), świadczenia: oddział toksykologiczny i poradnia toksykologiczna, stan na 6 maja 2026. Dla poradni brak świeżych danych ogólnopolskich.
Źródła: